 开题报告答辩
开题报告答辩
Emergency Vertigo | 30-day Readmission
基于多维度临床特征的急诊眩晕患者再入院逻辑回归风险模型的构建与验证
护理学院 | 护理学 | 慢性病管理与照护
研究生:吴启鹏 导师:杨巧红 副教授
2026年5月19日
 开题报告答辩
开题报告答辩
Emergency Vertigo | 30-day Readmission
护理学院 | 护理学 | 慢性病管理与照护
研究生:吴启鹏 导师:杨巧红 副教授
2026年5月19日
缺少面向急诊眩晕住院患者 30 天非计划性再入院的专门模型。
通用模型变量体系与眩晕临床路径不完全匹配,解释性不足。
不少模型未充分报告校准、内部验证、DCA 和工具转化。
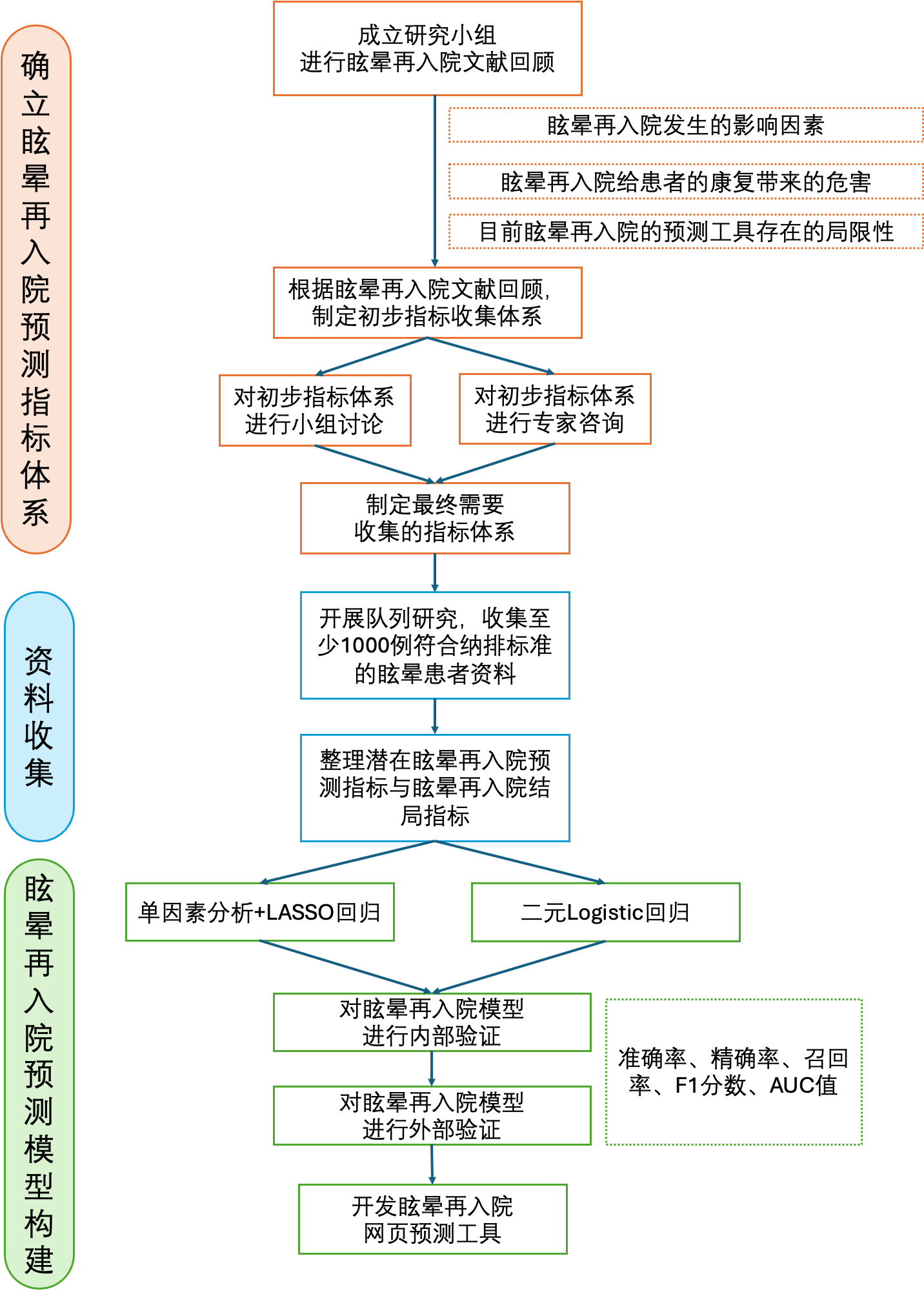
通过文献回顾、小组讨论和线上专家咨询,构建急诊眩晕患者 30 天再入院风险模型候选变量体系。
基于深圳市人民医院急诊眩晕患者临床资料,筛选再入院相关预测因素,建立逻辑回归风险预测模型。
根据最终模型开发单 HTML 风险计算工具,输入患者特征后输出 30 天再入院概率和风险分层。
| 研究内容 | 方法路径 |
|---|---|
| 预测因素条目池 | 证据检索 + 专家评分 + 条目筛选标准 |
| 风险模型 | 单因素分析、LASSO 筛选、多因素逻辑回归、内部验证 |
| 网页工具 | 单文件 HTML/CSS/JavaScript,本地计算,输出风险概率和风险分层 |
明确研究对象、结局定义、预测指标采集时间点和数据来源。
文献回顾、小组讨论和两轮专家咨询形成候选条目池。
训练集/验证集、交叉验证、AUC、F1、校准和 DCA 综合评价。
采用急诊可获得变量,开发本地计算的单 HTML 风险工具。
关注急诊眩晕患者 30 天非计划性再入院,补充短期预后风险评估证据。
整合人口学、基础病、症状体征、检查、治疗过程和出院管理多维资料。
结合专家咨询、LASSO、逻辑回归、SHAP 和决策曲线分析。
开发单 HTML 网页工具,提高模型在急诊场景中的可使用性。
| 设计要素 | 本研究设定 |
|---|---|
| 研究类型 | 单中心回顾性研究,按临床预测模型研究要求设计 |
| 研究对象 | 急诊收治的成人眩晕、头晕、平衡障碍或相关症状患者 |
| 预测资料 | 首次急诊就诊入院时及本次住院期间可获得资料 |
| 结局指标 | 首次出院后 30 天内全因非计划性再入院 |
| 数据来源 | 急诊/住院电子病历、检验、影像、医嘱、出院记录、随访记录 |
| 模型呈现 | 回归方程、风险概率、风险分层、网页工具 |
中国知网、万方、维普、中国生物医学文献数据库
PubMed、Embase、Web of Science、Cochrane Library、CINAHL
| 分类 | 核心变量 | 临床意义 |
|---|---|---|
| 人口学资料 | 年龄、性别、居住状态/主要照护者、医保类型 | 基础风险、照护可及性、随访依从性 |
| 既往病史 | 高血压、糖尿病、冠心病、房颤/心律失常、卒中/TIA、慢性肾病、焦虑抑郁睡眠障碍、近1年眩晕史、近1年住院史 | 脑血管风险、慢病负担、复发基础和再入院易感性 |
| 症状特征 | 发作至就诊时间、持续时间、反复发作、恶心呕吐、头痛/颈枕痛、听力下降/耳鸣/耳闷、复视/构音障碍/吞咽困难/肢体麻木无力 | 区分发作模式、严重病因线索与症状负担 |
| 体征与功能 | 收缩压、舒张压、心率、眼震表现、步态不稳/不能独立行走、神经系统阳性体征 | 急性病情程度、中枢风险和跌倒风险 |
| 实验室/辅助检查 | 血红蛋白、白细胞、血糖、血钠、肌酐/eGFR、LDL-C、D-二聚体、心电图异常、头颅CT异常 | 贫血、炎症、代谢、肾功能、血栓和心脑血管风险 |
| 治疗与留观 | 耳石复位、前庭抑制药/止吐药、抗血小板或抗凝治疗、住院天数 | 治疗充分性、症状控制、病情复杂度 |
| 出院管理 | 出院诊断是否明确、出院时仍有眩晕/步态不稳、前庭康复或跌倒预防指导、30天内复诊或电话随访 | 照护连续性与可干预风险点 |
| 包含 | 眩晕复发、卒中/心血管事件、跌倒、代谢异常、药物问题等导致的非计划急性住院 |
|---|---|
| 排除 | 明确计划性检查、择期手术、分期治疗入院 |
| 核实 | 医院信息系统、门诊复诊记录、电话随访、区域医疗信息 |
| 控制点 | 处理方式 |
|---|---|
| 变量定义 | 研究前制定统一数据提取表,明确单位、分类方式和采集时间点。 |
| 数据核查 | 关键变量双人核查;对随访状态不明确者单独记录并说明统计处理方法。 |
| 隐私边界 | 建模数据用于研究分析;后续网页工具仅本地计算,不保存患者个人身份信息。 |
按缺失比例与缺失机制处理。低比例、近似随机缺失可插补;高缺失或记录质量差原则上不入模。
检查分布、异常值、单位一致性和偏态情况。必要时转换、分层或采用稳健处理。
对临床含义相近或统计高度相关变量进行检查,避免最终模型系数不稳定。
处理低频类别和罕见组合,必要时合并临床意义相近变量,避免估计不稳。
评价模型区分再入院与未再入院的能力。
准确率、精确率、召回率、F1;重点关注召回率和 F1。
校准曲线、校准截距和校准斜率,判断概率是否可信。
决策曲线分析不同阈值概率下的净获益。
| 评价维度 | 指标 |
|---|---|
| 区分度 | AUC |
| 分类性能 | 准确率、精确率、召回率、F1 |
| 校准度 | 校准曲线、校准截距、校准斜率 |
| 临床实用性 | 决策曲线分析(DCA) |
| 分层 | 临床动作 |
|---|---|
| 低风险 | 常规出院宣教,明确危险信号 |
| 中风险 | 安排强化随访,交代家属近期2周内留好陪护,避免复发意外发生 |
| 高风险 | 要求留院观察2周,帮助患者平稳过渡 |
自 2022 年起开展急诊眩晕“个案管理模式”;截至 2024 年 6 月,已前瞻性连续收集超过 672 例急诊眩晕患者完整临床与随访数据,并结合神经内科门诊 830 例个案管理患者形成结构化数据库。
医院 HIS、五大中心系统、LIS、区域医疗信息平台、电话随访、企业微信/微信公众号平台,可支持回顾性数据提取、随访核实和后续健康提醒。
数据缺失:统一变量定义、预调查、双人核查。事件数不足/过拟合:控制最终变量数、LASSO、交叉验证、必要时合并变量或采用惩罚逻辑回归。